角膜是全身感觉末梢分布最密集的部位,临床上多种疾病可诱发角膜持续疼痛,如干眼症、角膜切割手术或糖尿病眼部病变等。部分患者经眼科规范治疗、排除眼部致病因素后,仍长期存在眼部干涩、刺痛等难以忍受的不适症状。这类以角膜痛觉感受显著而眼表病变缺失(被称为“Pain without stain”)的患者,可能患有神经病理性角膜痛(Neuropathic Corneal Pain,简称NCP)。十余年来,NCP正在得到国际眼科学及疼痛学界的逐步重视,但其临床治疗常缺乏针对性方案。而缺乏源自神经的特异性角膜慢性疼痛模型是多年来研究受限的首要因素。为彻底解决该问题,复旦大学附属眼耳鼻喉科医院麻醉科李文献/韩园团队首创了睫状长神经显微结扎术,经系统研究验证,可较好地模拟临床慢性眼痛患者角膜痛敏感行为、外周神经病变及电生理特性。研究还初步揭示了三叉神经节介导NCP痛觉敏化的关键机制。上述研究结果于2024年1月11日在线发表于疼痛学期刊PAIN(图1)。

图1 PAIN杂志在线检索界面
如何选择角膜传入神经的干预节段是神经病理性角膜痛模型建立的难点,研究团队通过多次顺向和逆向神经追踪及显微解剖,明确了大鼠角膜各个节段传入神经的解剖定位及手术路径。经过多次手术尝试和行为测试,最终选定睫状长神经(Long ciliary nerve,简称LCN)球部传入段作为干预节点。
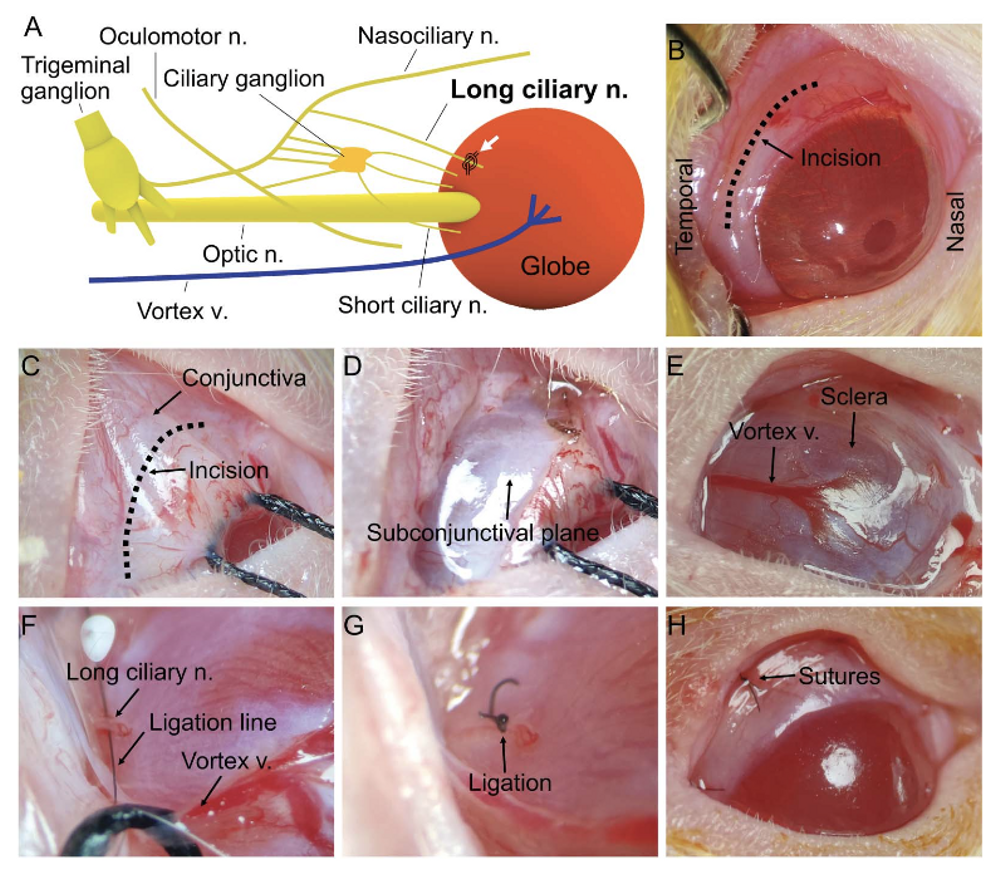
图2 睫状长神经结扎手术步骤图示
研究人员发现,单结扎LCN可诱发持续8周以上的角膜痛行为改变(图2)。通过对角膜感觉异常的五个方面:机械、热、冷化学痛敏、自发痛和光诱发痛长时程、细致测定,验证了LCN结扎模型可重现临床患者常见角膜痛感觉异常表现(图3)。
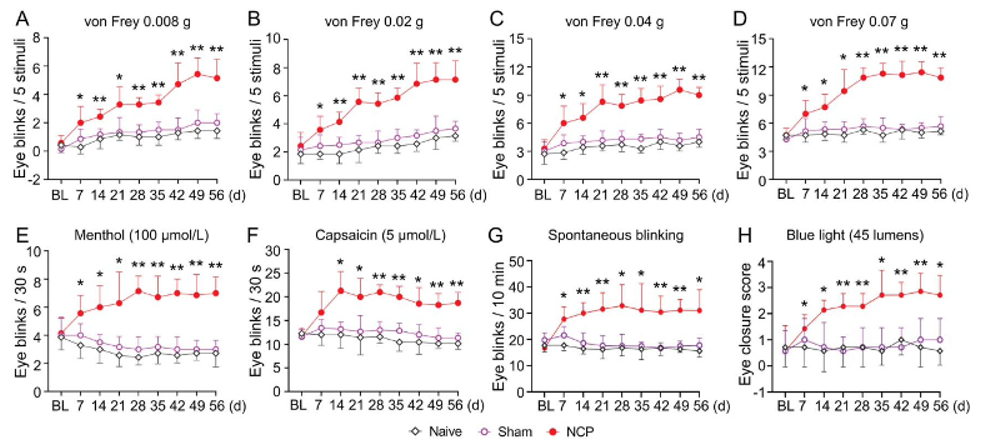
图3 睫状长神经结扎导致角膜感觉持续敏化(持续至第8周)
免疫荧光结果显示,LCN结扎还导致角膜神经末梢出现弯曲、串珠样改变,与临床上慢性角膜痛患者的角膜神经末梢病变十分类似。进一步的研究发现,模型大鼠的睫状长神经的放电频率显著增加(图4),三叉神经节免疫荧光染色发现,其CGRP阳性神经元数量显著增加、Piezo2、TRPV1、TRPV8及炎症介质等的mRNA水平显著增加,提示LCN结扎诱发了外周敏化现象。
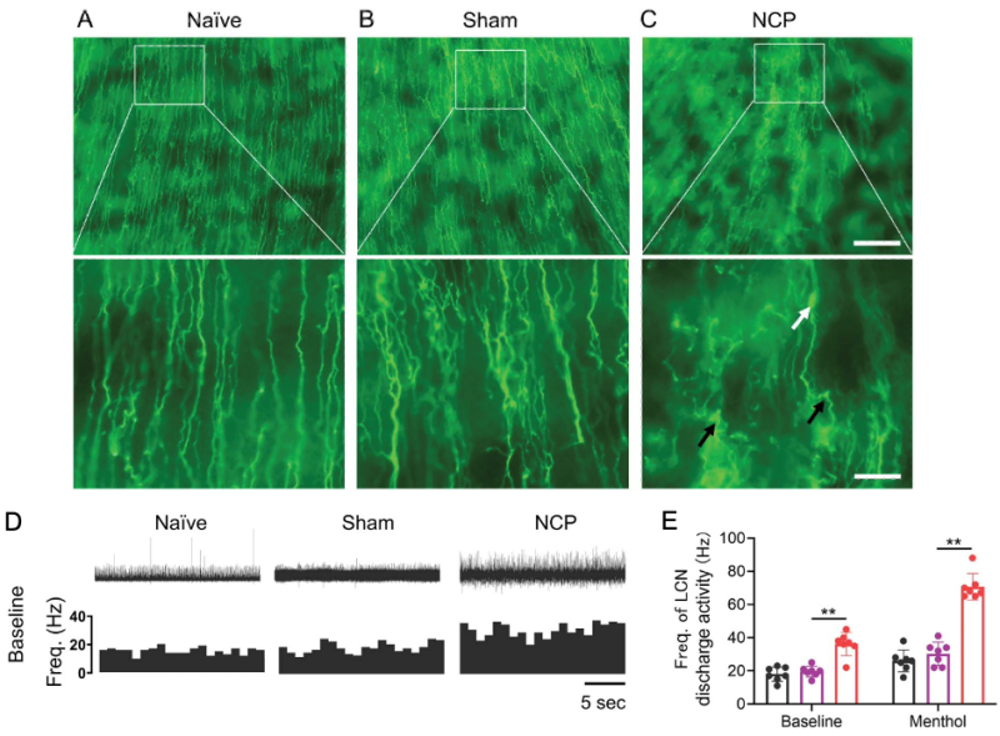
图4 角膜神经弯曲和串珠样改变,睫状长神经放电频率增加
综上所述,研究团队通过严谨的角膜疼行为、电生理及病理切片验证,在国际上首次报道了一种通过睫状长神经显微结扎诱发神经病理性角膜痛的大鼠模型。基于该模型的分子机制探索仍在继续进行中,研究结果将为明确NCP的发病机制以及新型药物研发提供有益参考。
本研究设计及实施均由复旦大学附属眼耳鼻喉科医院麻醉科李文献/韩园研究团队独立完成,伍金红博士(麻醉科主治医生)和袁天杰博士(麻醉科2020级博士)是本文共同第一作者,傅丹云医生(麻醉科主治医生,第二作者)也做出重要贡献;徐睿医生、李双双医生等的努力促进了研究顺利开展。该研究还得到了复旦大学基础医学院王继江教授、米文丽教授等多位同道、老师的无私帮助。近年来,课题组围绕角膜慢性痛这一具有医院特色的独特领域开展深入探索,并取得了系列研究成果。
原文链接:DOI: 10.1097/j.pain.0000000000003141





