胰腺癌是一种恶性程度极高的消化系统肿瘤,五年生存率仅约10%,因而被称为“癌中之王”。外科手术是胰腺癌唯一的根治手段,但整体手术疗效尚不令人满意。
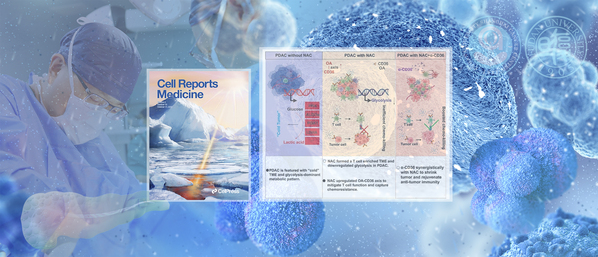
10月17日,复旦大学附属肿瘤医院胰腺外科虞先濬/施思团队发表的一项研究成果破解了“癌王”新辅助治疗疗效的“秘诀”:胰腺癌患者在接受新辅助治疗后,胰腺癌出现了由“冷”变“热”、由“糖”转“脂”的状态改变;此外,靶向新辅助治疗后上调的代谢免疫关键分子CD36(白细胞分化抗原36),可以显著提升胰腺癌治疗效果。该项研究揭示了新辅助治疗在胰腺癌微观层面产生的作用和机制,证实靶向CD36可以显著促进抗肿瘤免疫,并与标准新辅助治疗方案产生协同作用抑制胰腺癌进展。《细胞报道医学》(Cell Reports Medicine)以封面文章的形式发表了这项重要研究成果。
复旦大学附属肿瘤医院院长、胰腺外科虞先濬教授表示,传统上,手术联合术后辅助治疗是可切除胰腺癌的标准治疗模式。但近年来,越来越多的研究显示,原本放在术后的综合治疗,提前到术前进行,有望获得更好的手术疗效。这种在胰腺癌手术前进行的抗肿瘤治疗,即被称为术前新辅助治疗。新辅助治疗在交界性可切除胰腺癌和具有高危因素的可切除胰腺癌的治疗中已经得到了广泛认同和应用。从治疗效果来看,术前新辅助治疗可以使胰腺癌降期降级,进一步提高手术根治性。然而,从作用机制层面来看,术前新辅助治疗对胰腺癌带来哪些改变,这些改变又对胰腺癌产生何种影响,医学界尚缺乏系统研究。
为阐明这一作用机制,虞先濬/施思教授领衔团队开展了系列研究。团队通过对经/未经白蛋白结合型紫杉醇联合吉西他滨(AG)方案新辅助治疗的胰腺癌组织进行蛋白-转录组测序以及生物信息学分析,发现新辅助治疗后上调的基因与胰腺癌患者较长的总生存期相关。这提示除了外科学获益外,新辅助治疗在微观的分子生物学角度也能为患者带来获益。
同时,通过对样本进行分子分型,发现新辅助治疗后,胰腺癌由“冷”变“热”,即“免疫热”的分子亚型比例显著升高。单细胞空间转录组测序及组织化学染色结果也提示CD8+T细胞以及TCR克隆扩增在新辅助治疗组中的比例上调。
此外,结合代谢组学测序以及代谢流实验的结果,发现新辅助治疗后胰腺癌的状态由“糖”转“脂”,即糖酵解水平显著降低,而脂肪酸受体CD36其配体油酸出现上调。
由此,研究团队认为CD36的上调可能是化疗压力下胰腺癌产生的一种代偿性的代谢支流,为肿瘤细胞提供能量支持。如果阻断这一支流,有可能提高胰腺癌新辅助治疗的疗效。进一步,研究团队通过类器官模型及动物实验证实了这一设想,即靶向CD36可以显著促进抗肿瘤免疫并与AG方案产生协同作用抑制胰腺癌进展。
复旦大学附属肿瘤医院胰腺外科副教授施思表示,本研究揭示了胰腺癌新辅助治疗疗效的作用机制,同时为胰腺癌的新辅助治疗提供了AG联合CD36单抗这一种全新策略。值得注意的是,尽管本研究是基于新辅助治疗后的发现,但研究结论可以推广到晚期转移性胰腺癌等更多人群。研究团队未来将开展临床试验,在不同分期的胰腺癌患者中验证AG联合CD36单抗方案的疗效。
复旦大学附属肿瘤医院胰腺外科唐榕、主任医师徐近、主任医师王巍、主治医师孟庆才为共同第一作者。虞先濬教授和施思副教授为共同通讯作者。中国胰腺癌多学科研究协作学组(CSPAC)、海军军医大学第二附属医院主任医师邵成浩、浙江大学医学院附属邵逸夫医院张译尹以及西湖大学雷雨斌为该课题提供了支持和帮助。
论文链接:https://doi.org/10.1016/j.xcrm.2023.101234





